
Gliome
Definition, Entstehung und Häufigkeit von Gliomen
Was sind Gliome?
Gliome sind die am häufigsten auftretenden primären Hirntumore. Primär bedeutet, dass sie von der Gehirnsubstanz ausgehen. Sie bilden sich aus den sogenannten Gliazellen, welche das Stützgewebe des Gehirns darstellen.
Gliome treten vor allem im Hirn auf, können aber auch entlang des Rückenmarks oder des Sehnervs entstehen. Man unterteilt sie in verschiedene Subtypen, die unterschiedliche biologische Eigenschaften und Prognosen haben.
Wonach erfolgt die Klassifikation von Gliomen?
Gliome sind nach der neuesten Klassifikation der Weltgesundheitsorganisation (WHO) von Tumoren des zentralen Nervensystems (2021) in die Gruppe der Gliome, glioneurale Tumore und neuronale Tumore einzuordnen. Diese Gruppe wird wiederum in verschiedene Subgruppen unterteilt.
Gliome werden in die Grade 1, 2, 3 und 4 (arabische Ziffern) unterteilt. Die Tumore werden mithilfe von molekularen Biomarkern eingestuft. Bewertet wird also heutzutage nach molekularen Eigenschaften wie Mutations- und Methylierungsmustern.
Darüber hinaus gibt es die zwei Suffixe „NOS“ (Not otherwise specified) und „NEC“ (Not elsewhere classified). Dabei gibt NOS an, dass die (molekular) diagnostischen Informationen nicht vorliegen oder nicht untersucht wurden. NEC hingegen gibt an, dass die notwendigen diagnostischen Untersuchungen angewandt wurden, diese allerdings keine eindeutige Einteilung zuließen.
Man unterscheidet weiterhin diffuse Gliome des Erwachsenenalters von diffusen Gliomen des Kindesalters. Eine solche Unterteilung ist trotz einer histologischen Ähnlichkeit wichtig, da die beiden Gruppen in Bezug auf Tumorbiologie und klinischem Verhalten verschieden sind. In seltenen Fällen treten Gliome des Kindesalters aber auch im Erwachsenenalter (besonders bei jungen Erwachsenen) auf. Zu einem deutlich geringeren Prozentsatz können auch Gliome des Erwachsenenalters bei Kindern auftreten.
Aufgrund der genaueren Differenzierung der verschiedenen Gliome werden verbesserte Diagnosen und optimale Therapieoptionen ermöglicht.
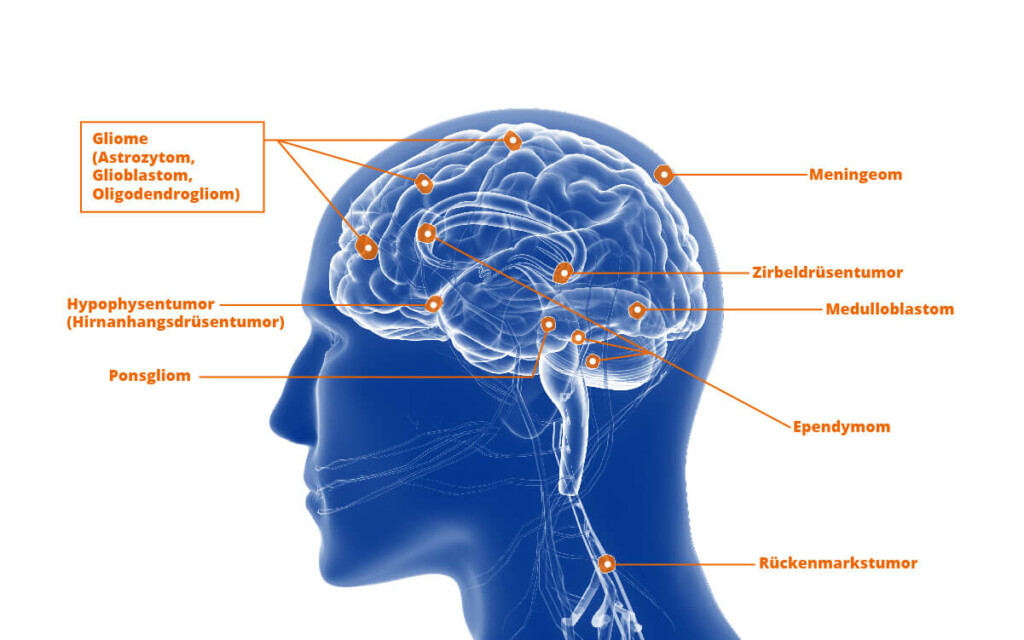
Welche Arten von Gliomen gibt es?
Der Begriff Gliome ist ein Sammelbegriff für Tumoren des Zentralnervensystems, die der sogenannten Glia entstammen. Die Glia ist das Stützgewebe des Nervensystems. Diese Zellen des Stützgewebes können bösartig (maligne) entarten und werden je nach Ursprungszelle z. B. Astrocytom oder Oligodendrogliom genannt.
Die feingewebliche Beschreibung mit dem Mikroskop (Neuropathologie) unterscheidet heute eine Vielzahl unterschiedlicher Gliomformen. Die einzelnen Gliomformen zeigen ein sehr unterschiedliches Wachstumsverhalten und können daher auch sehr unterschiedlich aggressiv sein.
Bisher wurde dieser Grad der Aggressivität mit dem WHO-Grad von 1 und 2 (niedrigmaligne mit guter bis sehr guter Prognose) bzw. 3 und 4 (hochmaligne mit schlechter bzw. sehr schlechter Prognose) belegt.
Heute erreichen zusätzliche biologische Untersuchungen (Molekulargenetik) eine weitere, hochpräzise Einteilung der Tumoren in eine sogenannte „integrierte Diagnose“. Am WHO-Grad und molekulargenetischem Profil orientieren sich heute die zunehmend individuell ausgerichteten Therapien. Details sind der AWMF-Leitlinie für Diagnose und Therapie der Gliome zu entnehmen.
Die am häufigsten vorkommenden Gliome sind
- Glioblastome,
- Astrozytome und
- Oligodenrogliome.
Diese werden nach dem folgenden Algorithmus entsprechend unterteilt:
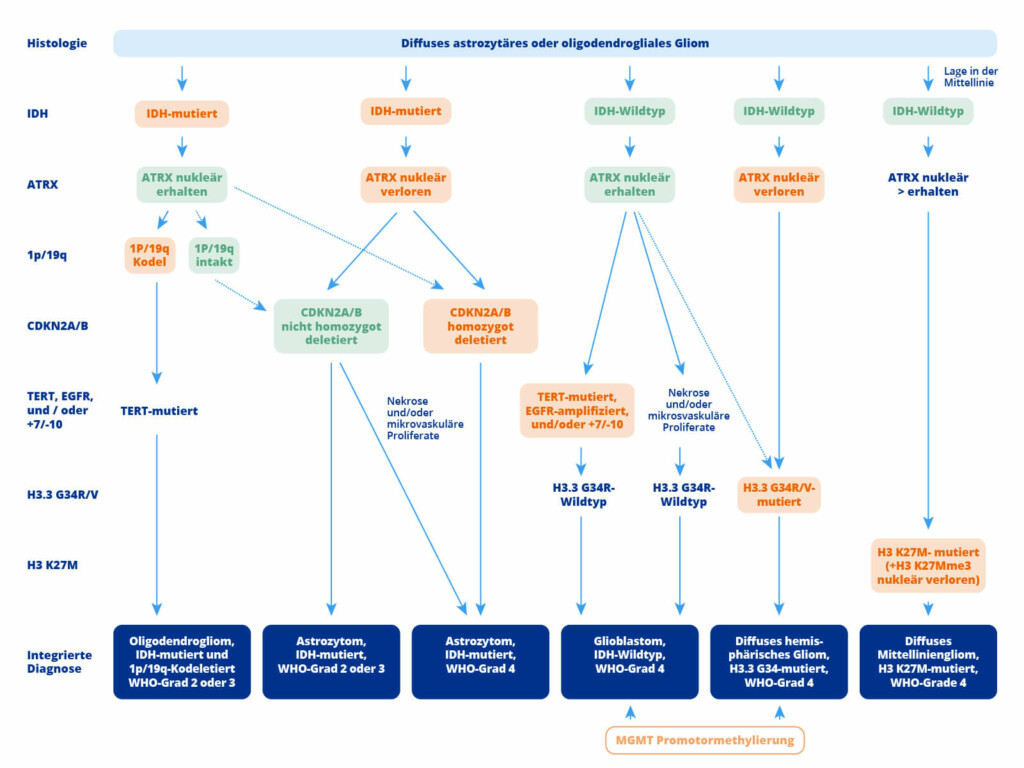
Quelle AWNF-Leitlinie.
Besonderheit: Niedriggradige Gliome des Kindesalters (sehr günstige Prognose)
Niedriggradige Tumore des Kindesalters haben sehr gute Prognosen und benötigen postoperativ meist keine weiteren aggressiven Behandlungen.
- Astrozytome, insbesondere pilocytäre Astrozytome
- niedriggradige Gliome, MAPK-Signalweg-verändert
- Angiozentrische Gliome
- Polymorphe niedriggradige neuroepitheliale Tumoren des Jugendalters
Besonderheit: Hochgradige Gliome des Kindesalters (ungünstige Prognose)
Hochgradige Gliome des Kindesalters weisen meist ein aggressives Verhalten auf und benötigen in allen Fällen eine postoperative adjuvante Therapie.
Aufgrund der Lokalisation können häufig nur Biopsien entnommen werden. Durch die typische Lokalisation sowie durch die Darstellung in der Bildgebung kann eine Therapie jedoch auch ohne Gewebeprobe eingeleitet werden.
Zu den hochgradigen Gliomen des Kindesalters zählen:
- Diffuses Mittellinien-Gliom hierunter fällt auch das Hirnstammgliom
- Diffuses Hemisphären-Gliom H3 G34-mutant
- Hemisphären-Gliom H3-wildtype and IDH-Wildtyp
- Infantiles Hemisphären-Gliom
Wie häufig treten Gliome auf und was sind die Ursachen?
Mit 5-6 Neuerkrankungen pro 100.000 Einwohnern ist das Gliom die häufigste primäre Hirntumorart. Meist entstehen sie in älteren Erwachsenen, können aber auch in Kindern vorkommen.
Die genauen Ursachen für die Entstehung von Gliomen sind weitestgehend unbekannt. Gliome entstehen durch Veränderungen in den Gliazellen. Diese können durch andere Krankheiten wie zum Beispiel dem Li-Fraumeni-Syndrom, dem Turcot-Syndrom oder einer Neurofibromatose (NF 1) bedingt sein.
Hirntumor Gliom: Welche Symptome kommen vor?
PatientInnen, die mit einem Gliom vorstellig werden, klagen meist über Symptome des obstruktiven Hydrocephalus. Das bedeutet, dass die Zirkulation des Nerven- oder Hirnwassers (Liquor) gestört ist. Meist verschließt der Tumor den Liquor-Abfluss, wodurch das Liquorvolumen im Kopf steigt und dadurch auf das Hirn drückt.
PatientInnen leiden dann an Kopfschmerzen, Übelkeit und Erbrechen. Darüber hinaus können epileptische Anfälle auftreten.
Je nach Lage des Tumors kann dieser auch auf andere Bereiche einwirken. So kann er zum Beispiel zu Sehbeeinträchtigungen oder hormonellen Problemen führen.
Können Gliome Metastasen bilden?
Gliome streuen sehr selten in andere Organe. Im Gegensatz dazu gibt es aber zahlreiche Tumorarten, deren Metastasen im Gehirn wachsen, wie z. B. beim Brust- oder Lungenkrebs.
Gliome: Heilungschancen und Lebenserwartung
Eine pauschale Aussage zur Heilungschance von Gliomen kann nicht getätigt werden. Die Gliom-Lebenserwartung ist abhängig von der Lokalisation sowie der Beschaffenheit des Hirntumors. Grundsätzlich gilt: Je früher ein Gliom entdeckt und diagnostiziert wird, desto höher sind die Heilungschancen der PatientInnen.
Wird zum Beispiel als Zufallsbefund ein niedriggradiges Gliom entdeckt – etwa ein Gliom Grad 1 – kann man den Tumor in einzelnen Fällen zunächst nur in der Bildgebung und klinisch kontrollieren. Ebenso kann eine alleinige Operation mit kompletter Entfernung des Tumors ausreichen. Bei diesen niedriggradigen Tumoren bewegen sich die mittleren Überlebenszeiten zwischen 8-12 und über 15 Jahren je nach individueller integrierter Diagnose.
Bei den WHO Grad 4 Tumoren – etwa einem Gliom Grad 3 oder einem Astrozytom Grad 4 – ist die Prognose deutlich schlechter. Die mittleren Überlebenszeiten liegen bei 2-3 Jahren.
Es bedarf somit immer einer individuellen Einschätzung. Gemeinsam mit einem Ärzteteam wird der bestmögliche Therapieplan aufgestellt und nach Bedarf im Behandlungsverlauf angepasst.
Kontakt
Sie möchten sich über die Möglichkeiten der Protonentherapie am WPE informieren, oder direkt einen Termin vereinbaren?
Telefon: 0201 723 6600
Podcast PrO-Ton
Die Podcast-Reihe zur Protonentherapie am WPE soll Zuhörenden unser Zentrum und unsere Therapie auf persönlichere Weise näher bringen.

4000. Patientenbehandlung im WPE
Im August 2023 wurde im WPE die 4000. Patient:in behandelt. Sie kam aus Rumänien und hat ein Chordom der Schädelbasis. Mehr Informationen zu ihr und ihrem Weg nach Essen und während der Therapie.

Sie sind an einem Gliom erkrankt?
Wenn Sie an einem Gliom erkrankt sind und auf der Suche nach der geeigneten Therapie sind, nehmen Sie gerne Kontakt mit unserem Case Management auf. Gemeinsam klären wir, ob eine Protonentherapie als moderne Bestrahlungsalternative für Sie in Frage kommt.
Case Management: 0201 723 6600
Behandlung von Gliomen
Wie können Gliome behandelt werden?
Für die Therapie eines Glioms kommen verschiedene Behandlungsmethoden infrage. Diese finden je nach Tumor einzeln oder in Kombination Anwendung:
- Operation
- Chemotherapie
- Bestrahlung
- ggfs. Immuntherapie
Für die Festlegung der Therapie muss zunächst die Klassifikation und Graduierung des Tumors unter Einschluss molekulargenetischer Untersuchungen bestimmt werden. Dies erfolgt durch Neuropathologen und Molekulargenetikern anhand von Tumorgewebe, das bei einer Biopsie oder bei Operation entnommen wird.
In einigen Fällen kann eine einzelne Operation als Behandlung ausreichen. In anderen Fällen ist eine kombinierte Therapie aus Operation, Chemotherapie und Bestrahlung notwendig.
Gibt es Leitlinienbehandlungen für Gliome?
Es gibt diverse Leitlinien, in denen empfohlene Behandlungen aufgeführt werden. In diesen wird der Erkenntnisstand der letzten Jahrzehnte auf bestmögliche Behandlungskonzepte übertragen.
Die deutsche Gesellschaft für Neurologie hat eine Leitlinie der Gliome (Entwicklungsstufe S2k; AWMF-Registernummer:030/099) veröffentlicht. In dieser finden die neu gültigen histologischen und molekularen Kriterien der Diagnostik Beachtung. Darin werden die Therapieempfehlungen aufgezeigt.
Auf internationaler Ebene besteht inzwischen eine intensive Zusammenarbeit, sodass die internationalen Leitlinien häufig auch auf nationaler Ebene gültig sind:
- Die amerikanische Gesellschaft für Radioonkologie (american society for radiation oncology – ASTRO) hat 2022 eine neue Leitlinie veröffentlicht. Diese befasst sich speziell mit der Strahlentherapie der IDH-mutierten Grad 2/3 Gliomen.
- Die zwei Leitlinien der europäischen Gesellschaft für Neuroonkologie (EANO)
- EANO guideline on rational molecular testing of gliomas, glioneuronal and neuronal tumors in adults for targeted therapy selection
- EANO guidelines on the diagnosis and treatment of diffuse gliomas of adulthood
Gibt es Studien für Gliome?
Gliome finden in einer Vielzahl an klinischen Studien Beachtung. Die einzelnen Studien fokussieren sich zumeist auf einzelne Subgruppen der Gliome bzw. bei Rückfall.
Die aktuell in Deutschland durchgeführten Studien der Neuroonkologischen Arbeitsgemeinschaft NOA) finden sich auf ihrer Website.
Beispielhaft werden hier drei Studien betrachtet.
GliProPh
Erwachsene mit einem Gliom des Grades II oder III (WHO-Klassifikation 2016) können seit 2018 an einer multizentrischen Studie der Universitätsmedizin Essen (UME) und dem Universitätsklinikum Marburgteilnehmen. Diese Studie zielt darauf ab, den Nutzen einer Protonenbestrahlung gegenüber der intensitätsmodulierten Photonenbestrahlung darzustellen.
Alle PatientInnen werden zunächst operiert. Neben einer Strahlentherapie auch eine Chemotherapie durchgeführt. Beide Strahlenarten haben Vorteile gegenüber der anderen, wobei beide Arten gleichermaßen wirksam sind.
Die Vorteile der Protonentherapie liegen darin, dass die Protonen zielgenau im Körper eingesetzt werden können. Dadurch können sie ihre Hochdosiswirkung im Tumor entfalten. Dadurch wird das umliegende, gesunde Gewebe weniger belastet.
HIT-LOGGIC Register
Kinder mit niedrig malignen Gliomen werden aktuell in ein Register an der Charité Berlin eingeschlossen. Weitere Informationen zum Prospektiven multizentrischen Register für Kinder und Jugendliche mit einem niedrig-gradigen Gliom finden Sie hier.
HIT-HGG-2013
Kinder mit hochmalignen Gliomen werden aktuell – wahrscheinlich noch bis Ende 2023 – in eine Studie eingeschlossen. Mehr zur Internationalen kooperativen Phase III Studie der HIT-Studiengruppe zur Behandlung des hochgradig malignen Glioms, des diffusen intrinsischen Ponsglioms und der Gliomatosis cerebri bei Kindern und Jugendlichen unter 18 Jahre finden Sie hier
NOA
NOA ist die Neuroonkologische Arbeitsgemeinschaft.
Bestrahlung von Gliomen mit Protonen
Die Protonenbestrahlung ist ein modernes und besonders schonendes Verfahren der Strahlentherapie. Sie hat im Gegensatz zur konventionellen Photonentherapie einen entscheidenden Vorteil. Denn die Bestrahlung mit Protonen lässt sich millimetergenau auf das erkrankte Gewebe ausrichten.
Das hat gerade bei der Bestrahlung von ZNS-Tumoren, wie den gutartigen und malignen Gliomen, einen großen Vorteil: Die Strahlenbelastung für das gesunde Gewebe im Kopf- und Schädelbasis-Bereich wird auf ein absolutes Minimum beschränkt.
Nebenwirkungen werden also reduziert, da die gesunden Strukturen im Gehirn oder dem Rückenmark wenig bis gar keine Strahlung abbekommen. Dadurch kann neben der Tumorheilung auch die langfristige Lebensqualität der Patientinnen und Patienten gesteigert werden.
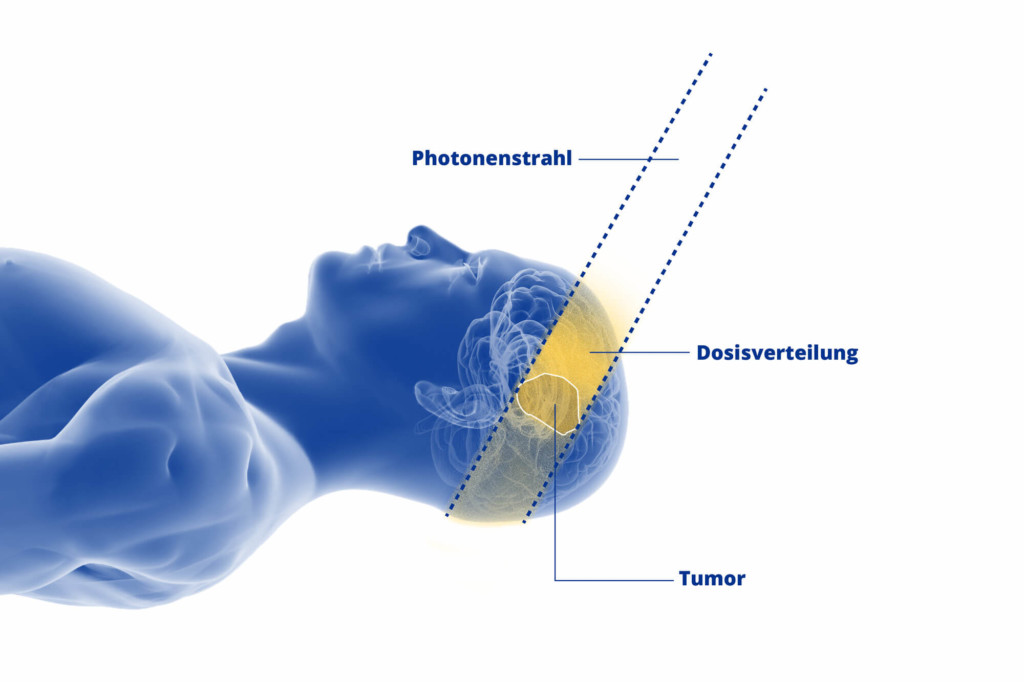
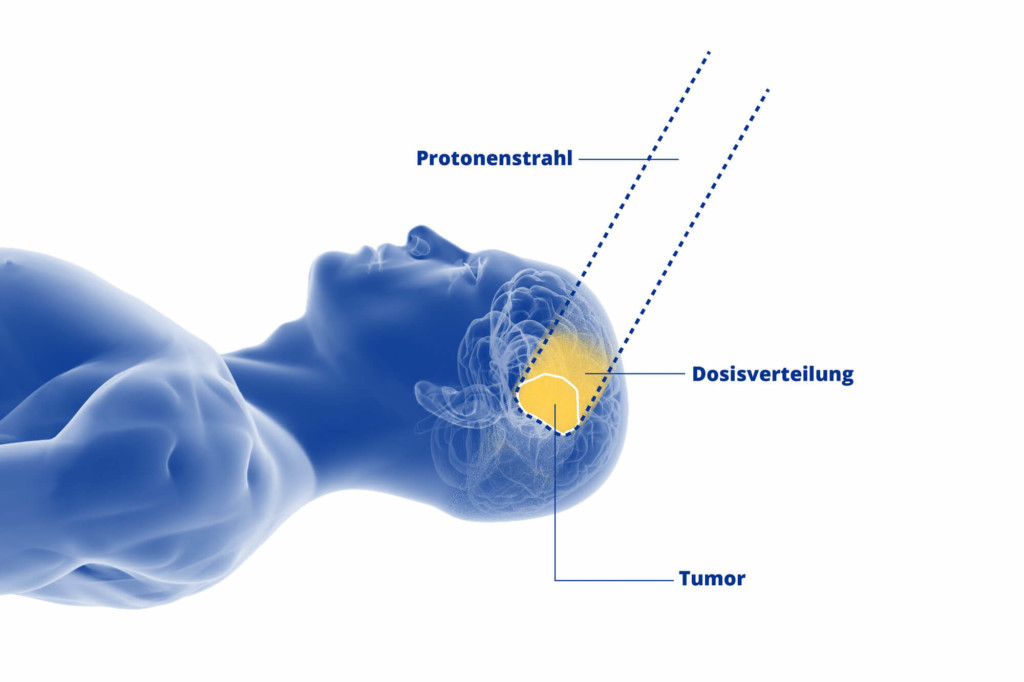
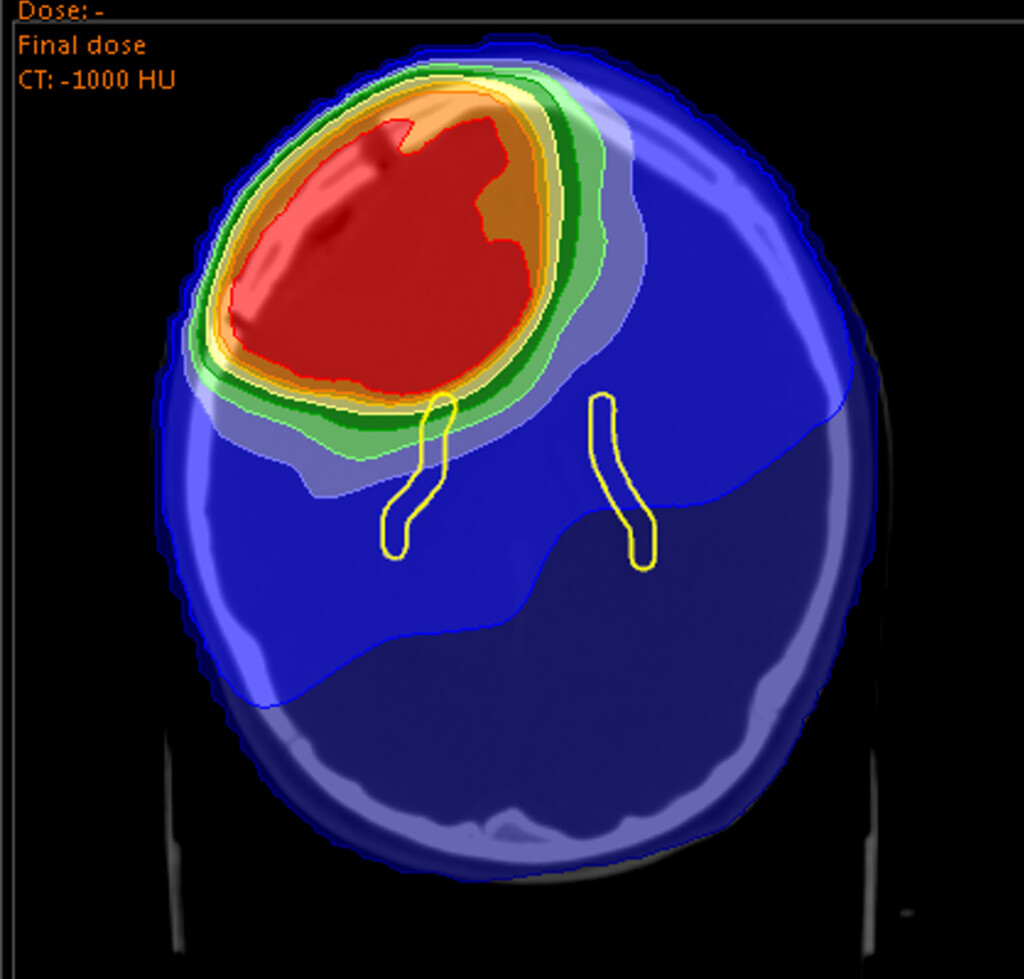
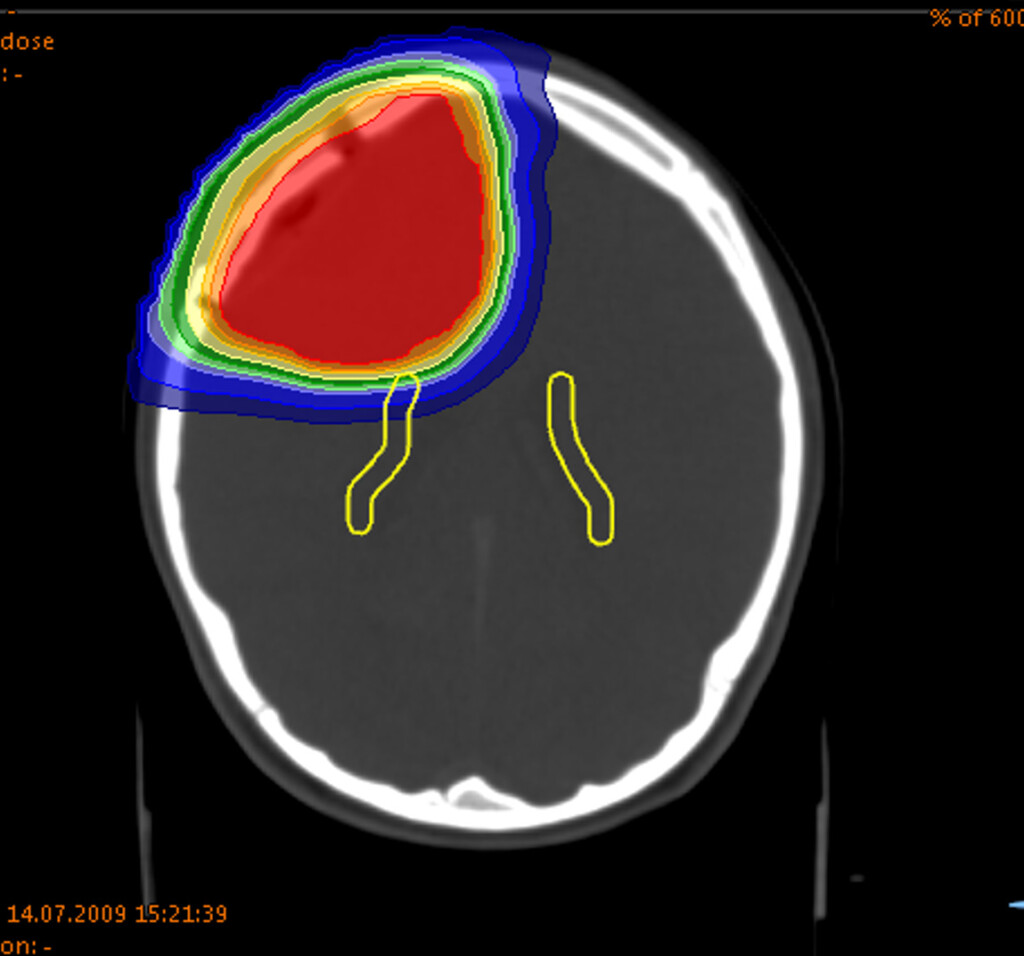
Protonenbestrahlung von Gliomen am WPE der Universitätsmedizin Essen
Das WPE (Westdeutsches Protonentherapiezentrum Essen) ist weltweit eines der führenden Zentren in der Protonenbestrahlung bei Kindern. Bis Mitte 2022 wurden bei uns über 1000 Kinder mit einem ZNS-Tumor behandelt. Sie machen damit ca. ein Drittel aller bei uns behandelter PatientInnen aus.
Während der Behandlung arbeiten wir eng mit den anderen Kliniken und Instituten der Universitätsmedizin Essen zusammen. Insbesondere mit der Kinderonkologie halten wir eine intensive Kooperation. Unterlagen von pädiatrischen Patientinnen und Patienten werden somit vorab von einem Kinderonkologen gesichtet und bewertet.
Sollten Sie weiter weg wohnen und das Heimatkrankenhaus zu weit entfernt sein, finden zudem wöchentlich ambulante Kontrollen durch die Kinderonkologie im WPE statt. Auch können ergänzende Therapien wie Chemotherapien ggfs. parallel in der Kinderklinik stattfinden.
Kombination von Protonentherapie mit anderen Behandlungsmethoden
Grundsätzlich kann die Protonentherapie, wie herkömmliche Strahlenbehandlung auch, mit anderen Therapien kombiniert stattfinden. Beispielsweise als sogenannte adjuvante Strahlentherapie im Anschluss an eine Operation, um sicherzugehen, dass möglichst sämtliche Tumorzellen zerstört werden. Des Weiteren kann die Protonentherapie in bestimmten Fällen auch gemeinsam mit einer Chemotherapie zum Einsatz kommen.
Protonentherapie von Gliomen: Nebenwirkungen
Unter der Therapie kann es vereinzelt zu leichten Nebenwirkungen durch die Bestrahlung kommen.
- Unterschiedlich starke Hautrötungen, abhängig vom Ort, an dem der Strahl auf den Körper trifft.
- Haarausfall an der Stelle, an der der Strahl auf die Haarwurzel trifft.
- Abgeschlagenheit bei Fortschreiten der Therapie, da der Körper die Behandlung verarbeiten muss.
Sie haben Fragen?
Nehmen Sie Kontakt mit uns auf. Durch die enge Abstimmung im interdisziplinären Team bieten wir Ihnen eine individuelle Behandlung auf höchstem Niveau.
Telefon: 0201 723 6600
Besonders bei Hirntumoren, die aufgrund ihrer Lage operativ schwer erreichbar sind, kann die Protonentherapie ihre Stärken ausspielen. Hierunter fallen unter anderem Tumoren der Schädelbasis oder am Hirnstamm.
Gliom behandeln lassen: Warum am WPE?
Das Westdeutsche Protonentherapiezentrum ist eines der fortschrittlichsten Protonentherapiezentren der Welt. Inmitten des Ruhrgebiets behandeln wir Tumore, die aufgrund ihrer Lage oder des Alters der PatientInnen eine möglichst genaue Bestrahlung erfordern. Das geschieht in interdisziplinärer Zusammenarbeit mit den Kliniken der Universitätsmedizin Essen und vielen externen Einrichtungen.
Insbesondere im Hinblick auf Hirntumore und speziell Gliome sind wir besonders gut aufgestellt – ermöglicht durch unsere enge Teamarbeit mit dem zertifizierten Neuroonkologischen Zentrum der Universitätsmedizin Essen. Dort gibt es eine breit aufgestellte Expertise auch bei schwierigen Tumoren.
Bei den ZNS-Tumoren sind wir im WPE besonders erfahren: Knapp 60 Prozent unserer PatientInnen fielen in diese Gruppe. Und auch bei der Versorgung sehr jungen Betroffenen können Sie auf unsere Expertise vertrauen. Denn wir bieten das europaweit größte Programm für die strahlentherapeutische Behandlung von Kindern an.
Wer kann behandelt werden?
Das Westdeutsche Protonentherapiezentrum Essen nutzt die fortschrittlichste Art der Protonentherapie – das Pencil Beam Scanning. Daher sind wir in der Lage, eine Vielzahl an gut- oder bösartigen Tumoren besonders exakt zu bestrahlen. Dazu zählen unter anderem auch verschiedene Gliome, wie Astrozytome und Oligodendrogliome.
Es gibt viele verschiedene Arten und Ausprägungen von Gliomen. Deshalb muss zunächst geprüft werden, ob Ihr Gliom für die Protonentherapie infrage kommt. Nehmen Sie dazu gerne Kontakt mit unserem Case Management auf.
Besonders bei Hirntumoren kann im Vergleich zur Strahlentherapie mit Photonen eine maximal mögliche Schonung
- der Hirnanhangsdrüse (Hypophyse),
- der Sehbahnkreuzung,
- des Schläfenlappens (Temporallappen mit Hippocampus) und
- des Innenohres
erreicht werden. Hierdurch kann die körpereigene Hormonproduktion erhalten bleiben. Das Risiko für Seh- und Hörbeeinträchtigungen sowie für Einschränkungen der intellektuellen Leistungsfähigkeit werden so deutlich gesenkt.
Psychosoziale Versorgung
Im WPE haben wir ein psychosoziales Team vor Ort, das Sie als Familie optimal unterstützt. Es nimmt Ihnen und Ihrem Kind mögliche Ängste vor der Behandlung und sorgt so für eine optimale Behandlungsvorbereitung.
Das Team übt mit Ihrem Kind z. B. spielerisch Elemente der Behandlungssituation und bezieht dabei seine Wünsche und Sorgen mit ein. Zudem werden kleine Belohnungsrituale in die Bestrahlung eingebunden, um die Motivation der Betroffenen zu fördern und zu erhalten.

Bis Anfang 2022 konnten wir bereits über 3.000 PatientInnen behandeln.
Das Westdeutsche Protonentherapiezentrum (WPE) hat seinen 3.000. Patienten behandelt. Besser: seine Patientin. Bei der 39-Jährigen…
Podcast PrO-Ton
In der ersten Folge unseres Podcasts PrO-Ton erzählt unsere Patientin Stefanie Willing von ihrer Protonentherapie am WPE. Ihre Diagnose: Astrozytom.
Vorteile der Protonentherapie
- Minimierte Strahlenbelastung für die sich noch im Wachstum befindlichen umliegenden Organe
- Geringere Nebenwirkungen wie Übelkeit, Erbrechen, Schmerzen, Appetitlosigkeit etc.
- Reduziertes Risiko von Zweittumoren
All das steigert die Lebensqualität der PatientInnen enorm. Und sorgt gleichzeitig für mehr Akzeptanz während jeder einzelnen Bestrahlung.
Wie sieht der Behandlungsablauf am WPE aus?
Sollten Sie sich für die Protonentherapie am WPE interessieren wird zuallererst eine Therapieanfrage an uns gestellt. Diese Anfrage können Sie selbst, Ihr behandelnder Arzt oder Familienangehörige stellen. Unser Case-Management-Team nimmt die Anfrage entgegen und steht von da an für alle Ihre Fragen als Ansprechpartner zur Verfügung. Fragestellungen, die vom Case-Management nicht beantwortet werden können, leitet dieses an die behandelnden Ärzte weiter.
Nach der Therapieanfrage geht es wie folgt weiter:
Wenn uns alle relevanten Informationen und Dokumente vorliegen, entscheiden die Ärzte, ob eine Protonenbestrahlung in Ihrem Fall sinnvoll ist. Andernfalls empfehlen sie alternative Behandlungsoptionen. Oft werden die individuellen Anfragen mit den Kollegen aus anderen relevanten Fachdisziplinen in einer Gesprächsrunde aus Experten besprochen.
Sollte sich das Expertenteam zu der Behandlung des Hirntumors mit der Protonentherapie entscheiden, beginnt die Therapieplanung. Dazu findet ein Termin statt, in dem wir Ihnen ausführlich die Chancen und Risiken der Bestrahlung erläutern.
Nach Ihrem Einverständnis zur Protonenbestrahlung beginnt die Therapie. Diese umfasst meist die folgenden Schritte:
- Anfertigung einer individuellen Lagerungshilfe. Mit dieser kann der Tumor in jeder Bestrahlungssitzung exakt und immer gleich mit Protonen bestrahlt werden.
- Nutzung bildgebender Verfahren wie CT und MRT. Damit können unsere Ärzte und Medizinphysiker die genaue Lage des Tumors und der umliegenden Organe beurteilen. Diese Untersuchungen können, falls erforderlich, unter einer ambulanten, kurzen Narkose in Spontanatmung erfolgen.
Nach ein bis zwei Wochen – im Anschluss an Planung und Qualitätssicherung – erfolgt schließlich die tägliche Protonentherapie. Die Sitzungen finden meist ambulant in einem Zeitraum von etwa vier bis sieben Wochen statt. Eine einzelne Strahlenbehandlung dauert in der Regel nicht länger als eine halbe Stunde. Die eigentliche Protonenbestrahlung nimmt sogar nur wenige Minuten in Anspruch.

Masken und Menschen
Erfahren Sie, wie unsere MTRs arbeiten und warum eine individuelle Maske für die Bestrahlung erforderlich ist.
Unsere Kooperation mit der Kinderonkologie
Bis Anfang 2023 haben wir fast 2000 Kinder zusammen mit der Kinderklinik behandelt.
Wichtiger Hinweis bei einer Protonenbestrahlung in Kombination mit Chemotherapie:
Sollte eine kombinierte Behandlung aus Strahlentherapie und Chemotherapie angezeigt sein, kann diese in Zusammenarbeit mit Ihrem Heimatkrankenhaus stattfinden, wenn die Entfernung nicht zu groß ist. Ansonsten erfolgt die Begleittherapie über das Team der Kinderonkologie oder dem Westdeutschen Tumorzentrum der Universitätsmedizin Essen
Welche Informationen sind für die Erstvorstellung nötig?
Sollten Sie sich für die Protonenbestrahlung Ihres ZNS-Tumors interessieren, benötigen wir folgende Dokumente für die Prüfung:
- Zusammenfassender Arztbericht
- OP-Berichte
- Aktuelle CT- und MRT-Bilder
- Pathologiebefunde
Diese können Sie entweder selbst einreichen oder Ihr behandelnder Arzt. Auf Basis der vorliegenden Dokumente entscheiden unsere Radioonkologen, ob eine Protonentherapie bei Ihrem Gliom angezeigt ist.
Sollte dies der Fall sein, benötigen wir zu einem späteren Zeitpunkt wahrscheinlich weitere Unterlagen. Gegebenenfalls fordern wir auch zusätzliche Untersuchungen an, um eine optimale Therapieplanung durchführen zu können.
Unser Case Management informiert Sie oder Ihren behandelnden Arzt rechtzeitig darüber, sodass die Therapie zeitnah beginnen kann.
Kostenübernahme der Protonentherapie
Mit diversen gesetzlichen Krankenkassen haben wir Verträge zur Übernahme der Kosten einer Protonentherapie von Hirntumoren geschlossen. Mit anderen und auch mit einigen privaten Krankenkassen haben wir Abläufe zur Kostenübernahme etabliert.
Wir unterstützen alle Patienten bei der Kostenklärung direkt von Beginn an.
Kontaktaufnahme
Sie möchten sich über die Möglichkeit der Protonenbehandlung im WPE informieren? Dann finden Sie nachfolgend unsere Kontaktmöglichkeiten.
Jede neue Kontaktaufnahme erfolgt grundsätzlich über unser Case-Management – der Schnittstelle zwischen Ihnen und unserem therapeutisch-medizinischen Team. Dieses unterstützt Sie bei der Zusammenstellung Ihrer Unterlagen und beantwortet alle Ihre aufkommenden Fragen.
PatientInnen mit weiterer Anreise oder Wohnsitz im Ausland helfen wir auch bei der Suche nach einer geeigneten Unterkunft.
